超高度近视Ultra-high myopia
眼轴变长是近视眼的病理解剖学基础。主要病变在眼球后部,眼球呈梨形或蛋形。
(1)角膜:高度近视眼的角膜后弹力层可能破裂。
(2)巩膜:近视眼巩膜变薄是病理改变特征之一。纵行纤维变薄,横行纤维分离或消失。这与巩膜胶原异常有关。
(3)睫状体:主要表现为萎缩,可局限于环形纤维。
(4)玻璃体:由于变性、液化,正常网架结构破坏,灰色纤维及空泡增加。周边可发生粘连,后部可出现脱离。
(5)脉络膜:主要改变为脉络膜进行性萎缩与变薄,包括变性、黑色素细胞破坏及出现新生血管。 弹性层裂开,呈现漆裂纹
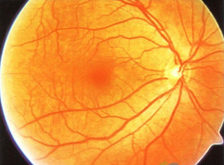
(6)视盘:由于眼球向后伸长,视盘周围脉络膜因受牵引,从视盘旁脱开。Bruch膜亦在此终止,视网膜外层及色素上皮层缺如处暴露巩膜,从而形成白色弧形斑区。
(7)视网膜:主要表现为退行性变化。 包括萎缩和变性。 视网膜色素上皮细胞正常的六角形排列为不规则细胞层所取代。细胞外有很多色素。Bruch膜裂开处色素增生、堆积。在黄斑区可形成环状Fuchs斑。弹力层缺失,使视网膜-脉络膜融合在一起,最后出现瘢痕与色素。脉络膜新生血管可穿过Bruch膜破裂处长入视网膜下,形成网膜下新生血管膜。新生血管破裂造成黄斑出血。玻璃体可贴附并牵引萎缩的视网膜。可引起视网膜裂孔及脱离。
高度近视眼即使到了成年后,近视还是继续发展,故也称为进行性近视。
由于视网膜的色素上皮细胞发生病变,影响视细胞的光化学反应过程,所以,在黑暗情况下,视力变差。
高度近视眼会引起玻璃体变性、液化、玻璃体后脱离等。

近视眼患者远视力降低,近视力正常。高度近视眼常合并弱视而导致视力低下。高度近视眼多为轴性,眼球明显变长, 眼球向外突出,前房较深。

近视眼眼底,一般常有视乳头倾斜、近视弧以及豹纹状眼底。高度近视眼可合并漆裂纹,局限性视网膜下出血,Fuchs斑(RPE增殖),后葡萄肿,RPE和脉络膜萎缩,及脉络膜新生血管形成等。在不同年龄的高度近视眼中,1/3有一些周边视网膜变性,包括格子样变性,雪球状沉着物及萎缩性视网膜裂孔。1/4有非特殊的改变,如“非压迫变白”,霜样变性及不规则的色素沉着。近视眼合并周边视网膜脱离高于正常人群。
(1)由眼结构异常、营养障碍引起的玻璃体、脉络膜及视网膜变性。
(2)由眼轴延长、巩膜伸长、生物力学异常作用所致的黄斑变性萎缩及后葡萄肿。
(3)由视力低、调节辐辏功能失调所致的弱视和斜视等。

发生率为77.1%,主要表现为眼球后极部向后扩张,视神经和黄斑周围视网膜变性萎缩,矫正视力下降。近视度数越高,后巩膜葡萄肿的发生率越高。

由于眼轴变称其,后巩膜葡萄肿等因素,高度近视患者容易出现视网膜变性、裂孔,引起出血和视网膜脱离,导致失明。

是高度近视的常见并发症,发生率作倍或十倍于其他人群。原发性或孔源性视网膜脱离者中,近视眼所占比例高达70%以上。

高度近视是青光眼的高危人群,伴有近视的高眼压人群易发展为开角型青光眼,应密切注意自己的眼压及视野变化。

由于眼内血循环障碍及组织变性等异常,晶状体亦可受累,主要表现为晶状体混浊。

由于调节和集合功能异常及相互关系失调,常伴有隐性外斜或显性外斜。

是高度近视的常见并发症,发生率作倍或十倍于其他人群。原发性或孔源性视网膜脱离者中,近视眼所占比例高达70%以上。

发生率5%~40%。表现为后极部视网膜下新生血管,引起出血,影响视力。

又称“飞蚊症”,由于眼轴延长,玻璃体腔增大,促使玻璃体进行性变性,从而相继发生液化,浑浊及后脱离。
包括预防高度近视的发展及预防近视眼的并发症。
(1)预防高度近视的发展方法:连续近距离用眼的时间不应过长。积极参加户外活动。合理的调节集合训练。平时要保证充足的睡眠,劳逸结合,平衡饮食,合理营养等。应特别注意合理用眼,选择适当的工作,避免过度用眼与不良视觉刺激。可能缓减或终止近视发展的措施,包括配镜(双焦点镜、高透氧硬性接触镜)、药物、手术等。
(2)高度近视致盲的主要原因为并发症,如视网膜病变、青光眼、弱视等均需重点预防。除经常注意视力变化外,还要注重眼部早期出现的任何其他异常现象,如闪光感、飞蚊症、视野缺损,视力进行性下降或突发下降,以及眼部酸胀,疼痛及夜盲等现象。必要时进行其他眼部特殊检查。
预防:
对于高度近视的处理,最重要的措施是预防。由于遗传与环境是近视眼发病的二大因素。而高度近视眼为常染色体隐性遗传。所以,一是提倡优生优育,尽量避免遗传因素。二是培养正确的阅读习惯,注意全身健康与营养均衡等有助于高度近视的防治。因为在青少年发育时期及有近视遗传倾向的少年、青年中,不利的后天因素可能促进高度近视的发生和发展。三是注意定期眼科检查,以尽早发现并处理并发症等。
治疗:
1、可配用眼镜以消除视力疲劳,并尽可能提高视力,防止弱视。但往往高度近视因有弱视或有眼底改变而不能完全矫正。
2、手术方面:激光近视手术、ICL晶体植入术等均在近视眼的光学方面,取代眼镜矫正屈光。
3、有症状的视网膜裂孔应行激光光凝、冷凝或巩膜扣带术。
4、可疑青光眼患者,如无进展性近视而有进展性视野缺损提示存在青光眼需要治疗。
5、中心凹外或旁中心凹的脉络膜新生血管,可在眼底荧光照影后数日内激光光凝治疗。

河北省二院眼科主任,医学博士。从事眼科临床、教学、科研40余年,在国内开展了玻璃体切除术治疗老年性特发性黄斑裂孔,取得了良好成果。擅长玻璃体视网膜疾病的诊断和手术,优势技术在于玻璃体积血、视网膜脱离、糖尿病性视网膜病变、眼外伤、青光眼、白内障等眼部疾病的诊断和治疗。在医学杂志发表研究论文20余篇,参与编写医学着作2部,承担省级科研课题5项。

从事眼科临床工作10余年。毕业于南京中医药大学,硕士研究生,主治医生。毕业后进修于天津眼科医院,河北省第二人民医院,师从于韩泉洪、贾志旸、叶存喜等眼科医师。擅长各种眼底疾病的诊治,尤其是视网膜脱离、视网膜血管瘤病、视网膜血管炎、糖尿病视网膜病变、老年黄斑变性和玻璃体疾病、早产儿视网膜病变的诊断和手术治疗以及各种眼底病的激光治疗、眼外伤处理等,具有丰富的临床实践经验。